Przewlekła niewydolność żył kończyn dolnych najczęściej kojarzona jest z żylakami kończyn dolnych i niewydolnością zastawek żył kończyn dolnych. W pracy tej przedstawiono podstawowe zagadnienia związane z etiologią jak i współczesnymi sposobami leczenia niewydolności żylnej.
ETIOLOGIA
Istotą niewydolności żylnej jest zaburzenie mechanizmów powrotu krwi żylnej do serca z kończyn dolnych. Może mieć charakter pierwotny lub wtórny, zawsze prowadzi do wzrostu ciśnienia żylnego w kończynach, w konsekwencji prowadząc do zmian klinicznych, które mogą być obserwowane w różnych stadiach w zależności od czasu trwania choroby i schorzeń współistniejących. Powszechnie używana klasyfikacja C-E-A-P dokładnie określa wszystkie parametry niewydolności żylnej, których poznanie jest konieczne przed podjęciem leczenia:
- (C)- obraz kliniczny może być bardzo zróżnicowany, od obecnego jedynie obrzęku kończyny poprzez pajączki naczyniowe, żylaki siatkowate i pniowe, do zmian troficznych goleni włącznie. Poszczególne stopnie przedstawiono na fotografii
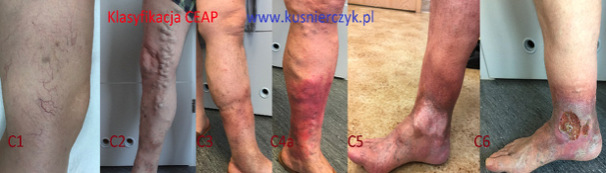
- (E)- określa czy mamy do czynienia z patomechanizmami pierwotnymi czy wtórnymi, w tych ostatnich zwykle znana jest przyczyna
- (A)- precyzuje na którym poziomie naczyń żylnych występuje patologia przepływu. Wyróżniamy układ naczyń żylnych: głęboki, powierzchowny i łączący oba te układy zespół żył przeszywających. Sytuacją najkorzystniejszą jest taka, gdzie zmiany patologicznego przepływu dotyczą żył powierzchownych i/lub żył przeszywających przy zachowanym prawidłowym przepływie przez żył głębokie. W tych sytuacjach możliwe jest leczenie zabiegowe, które nie będzie wymagało przewlekłej terapii uzupełniającej.
- (P)- definiuje co jest powodem zaburzeń przepływu: cofanie się krwi (refluks), czy niedrożność naczynia.
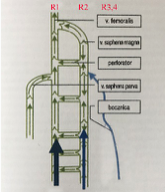
Na załączonej rycinie przedstawiono schematyczny układ naczyń głębokich, powierzchownych i łączące je perforatory żylne kończyny dolnej z uwzględnieniem obszarów „R” wg klasyfikacji TEMPLITZ refluksu żylnego i prawidłowymi kierunkami przepływu krwi.
Wszystkie te naczynia w warunkach fizjologicznych posiadają zastawki, których funkcją jest uniemożliwianie cofania się krwi. Zarówno w naczyniach powierzchownych, jak i głębokich przepływ powinien być jednokierunkowy, dosercowy. W perforatorach, choć możliwy jest ruch krwi między oboma układami, to jednak przeważający przepływ powinien się dokonywać z układu powierzchownego do głębokiego.
Możliwe mechanizmy powstawania nadciśnienia żylnego mogą wynikać z:
– z uszkodzenia zastawek żylnych. Uszkodzenie takie może powstać na drodze pierwotnego osłabienia struktury samej zastawki (zaburzenia w budowie tkanki łącznej) z następowym jej zwichnięciem, lub w wyniku osłabienia ściany naczynia w odcinkach międzyzastawkowych, rozszerzenia pierścienia mocującego płatki zastawki i jej wtórnym zwichnięciem. Uszkodzenie zastawek może dokonywać się w mechanizmach lizy skrzepliny w odcinkach naczyń objętych zakrzepicą. Na uszkodzeniach zastawkowych oparta jest teoria zstępująca powstawania niewydolności żylnej. O ile w układzie powierzchownym częściej mamy do czynienia z pierwotnym osłabieniem zastawek, to w układzie głębokim spotykamy głównie wtórne uszkodzenia w przebiegu zejścia procesów zakrzepowych, lub w przebiegu osłabienia pompy mięśniowej łydki, której niewydolność odpowiada za przekrwienie i wzrost ciśnienia w układzie żył głębokich.
– mechanizm przekrwienia obwodowego i wtórnego przeciążenia układu żylnego. W tej teorii wstępującej pierwotne zmiany dotyczą drobnych naczyń skórnych, w których dokonuje się sekwestracja i zaleganie krwi, co z kolei przekłada się na przeciążenia coraz to większych naczyń. Poza postacią samoistną, zespół przekrwienia biernego miednicy (zwykle u wieloródek), poprzez różne punkty przecieku obciąża naczynia powierzchowne kończyn dolnych prowadząc do powstawania żylaków bez zmian refluksowych powierzchownych żył pniowych czy głębokich.
– zmian chorobowych w obrębie jamy brzusznej i klatki piersiowej, które powodują nadmierny wzrost ciśnienia w jamie brzusznej, niedostateczne końcowo-wydechowe spadki ciśnienia w klatce piersiowej i osłabienie ssąco-tłoczącej siły serca.
LECZENIE:
1) Leczenia zachowawcze (kompresoterapia, leczenie farmakologiczne, kinezyterapia)
2) Klasyczne leczenie chirurgiczne
- Stripping Babcocka niewydolnych żył pniowych: odpiszczelowa, odstrzałkowa
- miniflebektomia sposobem Mullera i Vaaradiego
- operacja Lintona, SEPS niewydolnych perforatorów żylnych.
3) Leczenie obliteracyjne-chemiczne
- Skleroterapia piankowa
- Kleje tkankowe- cyjanoakrylowe (klejenie żył): VenaSeal, VariClose i VenaBlock
4) Mechano-chemiczna obliteracja
- Flebogrif
- ClariVein
5) Ablacji termicznej
- EVLT
- Falami RF; Closure Fast, RFITT Celon
- Para wodna (SVS)
6) Zabiegi hybydowe (np. termoablację i skleroterapię jednocześnie)
7) Endowaskularne leczenie zespołu przekrwienia biernego miednicy
Podane metody leczenia możemy podzielić na trzy zasadnicze grupy: leczenie zachowawcze (pn.1), klasyczne leczenie chirurgiczne (pn. 2), leczenie małoinwazyjne (pn.3-7).
Analizując mnogość obrazów klinicznych niewydolności żylnej (skala CEAP) i przedstawione schematycznie sposoby leczenia jest oczywistym, że nie ma jednej uniwersalnej metody leczenia, w każdym przypadku terapię należy ustalać indywidualnie. Badaniem pierwszoplanowym, koniecznym do zaplanowania leczenia w każdym przypadku jest USG-Doppler żył kończyn dolnych. Na podstawie tego badania określamy stopień zaawansowania niewydolności żylnej, wykluczymy bądź potwierdzimy zakrzepicę żylną, która jest p-wskazaniem do leczenia zabiegowego w przypadku żył głębokich, w przypadku żył powierzchownych takie leczenie musi być odroczone.
Ogólne zasady leczenia:
– naczynia niewydolne układu powierzchownego i niewydolne żyły przeszywające należy wykluczyć z krążenia poprzez chirurgiczne wycięcie, podwiązanie lub spowodować ich zanik metodami małoinwazyjnymi. Postępowanie takie jest bezpieczne, ponieważ układ powierzchowny odpowiada w 20% za powrót krwi żylnej z kończyny a układ żył głębokich w 80%. Sytuacja taka dotyczy stanu fizjologicznego, w przypadku niewydolności żył powierzchownych krew żylna w całości odpływa poprzez żyły głębokie, a w układzie żył niewydolnych albo mamy do czynienia z zastojem krwi albo odwrotnym kierunkiem przepływu, co stwarza ryzyko rozwoju zakrzepicy i przeciążenia układu żył głębokich.
– leczenia należy zaplanować od żył największego kalibru, co w praktyce najczęściej oznacza zamknięcie żył pniowych i niewydolnych perforatorów żylnych, w drugim etapie lub równoczasowo zamykamy naczynia-żylaki o mniejszym kalibrze, zależne od niewydolnych żył pniowych
– w klasycznym podejściu do leczenia operacyjnego zabieg powinien obejmować: wycięcie niewydolnych żył pniowych z krosektomią, podwiązanie niewydolnych perforatorów, wycięcie żylaków pniowych. Etapy te również są możliwe do wykonania przy użyciu technik minimalnie inwazyjnych. Alternatywnym algorytmem leczenia są tzw. zabiegi hemodynamiczne (CHIVA, ESEC, ASVAL) oparte na likwidacji nadciśnienia żylnegoprzez zamknięcie patologicznych dróg napływu krwi żylnej, sam układ żylaków wraz z zależnym, dystalnie położonym perforaterom (tzw. Re-entry) pozostawiany jest do samoistnego zaniku, w okresie pooperacyjnym stosowana jest przedłużona kompresoterapia.
-leczeniem uzupełaniającym jest leczenie zachowawcze, w przypadku owrzodzeń żylnych, leczenie zachowawcze jest postępowaniem pierwszego rzutu.
PODSUMOWANIE:
Różnorodność obrazów klinicznych w powiązaniu z różnymi teoriami powstawania niewydolności żylnej tłumaczą mnogość metod ich leczenia. Każda z podanych metod ma szczególne zastosowanie w poszczególnych postaciach niewydolności żylnej. Oczywiście istnieje zasadniczy podział między technikami chirurgii klasycznej a technikami małoinwazyjnymi. Te ostatnie przez minimalizację urazu (brak blizn, krwiaków, szybki powrót do pełnej sprawności fizycznej), ale również przez skuteczność wynikającą z wykorzystania „ultrasonografii zabiegowej” stanowią obecnie najkorzystniejsze rozwiązanie leczenia niewydolności żylnej.
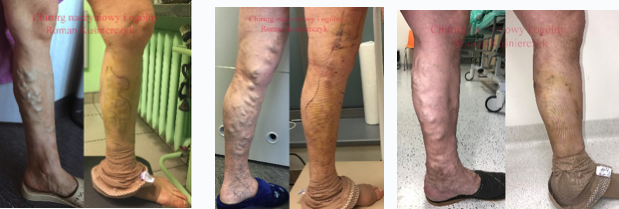
Osobiście preferuję wykorzystanie metody RFITT Celon, którą uzupełniam termoablacją diatermiczną niewydolnych perforatorów żylnych i żylaków pniowych (sposób własny), wszystkie te elementy wykonuję jednoetapowo, opierając się na klasycznych założeniach leczenia niewydolności żylnej. Postępując w ten sposób uzyskuję zdecydowane skrócenie okresu zaniku żylaków, już po 6 dniach od operacji występuje kompleksowa dekompresja żylaków pniowych, co przedstawiam na załączonych zdjęciach. Widoczne podbiegnięcia krwawe po nakłuciach zanikną po kolejnych 7 dniach.
Szczegóły termoablacji diatermicznej (TAD) perforatorów, interwałowej termoablacji diatermicznej żylaków pniowych pod ochroną tumescencji i termokrosektomii będą opisane w kolejnych artykułach.